Rim
Esta página ou seção foi marcada para revisão devido a incoerências ou dados de confiabilidade duvidosa. |
| Rim | |
|---|---|
| Os dois rins vistos através de uma secção dorsal | |
| Latim | ren |
| Gray | pág.1215 |
| Vascularização | artéria renal |
| Drenagem venosa | veia renal |
| Inervação | plexo renal |
| MeSH | Kidney |
O rim (lat. ren, grc. νεφρός) é cada um dos dois órgãos excretores, em forma de feijão, tendo no ser humano, aproximadamente 11 cm de comprimento, 5 cm de largura e 3 cm de espessura. É o principal órgão do sistema excretor e osmoregulador dos vertebrados. Os rins filtram produtos do metabolismo presentes na corrente sanguínea, e os excretam, com água, na urina; a urina sai dos rins através dos ureteres, para a bexiga.[1]
Anatomia
Localização
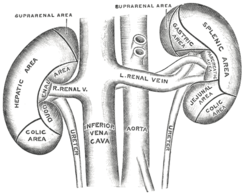
Em humanos, os rins estão localizados na região posterior do abdómen, atrás do peritónio, motivo pelo qual são chamados de órgãos retroperitoneais. Existe um rim em cada lado da coluna; o direito encontra-se logo abaixo do fígado e o esquerdo abaixo do baço. Em cima de cada rim encontramos a glândula suprarrenal.
Os rins estão, aproximadamente no mesmo nível que as vértebras T12 a L4, sendo que o rim direito localiza-se um pouco mais inferiormente que o esquerdo. O polo superior de cada rim está encostado na décima primeira e décima segunda costelas e ambos encontram-se envoltos por um coxim de gordura, com finalidade de proteção mecânica.
Os rins são duas glândulas da cor vermelha escura colocadas simetricamente ao lado da coluna vertebral, na região lombar. Medem 10 cm de largura e pesam cerca de 150 g cada um. O peritónio, membrana serosa que cobre a superfície superior do abdómen, prende-os fortemente contra a parede abdominal. A extremidade superior de cada rim é coberta por uma glândula edócrina, a glândula suprarrenal.
Anatomia macroscópica
No adulto o rim tem cerca de 11 a 13 cm de comprimento, 5 a 7,5 cm de largura, 2,5 a 3 cm de espessura, com aproximadamente 125 a 170 gramas no homem e 115 a 155 gramas na mulher.
Cada rim possui a forma de um grão de feijão com duas faces (anterior e posterior), duas bordas (medial e lateral) e dois polos ou extremidades (superior e inferior). Na borda medial encontra-se o hilo, por onde passam o ureter, artéria e veia renal, linfáticos e nervos. Os rins estão envolvidos em toda sua superfície por um tecido fibroso fino chamado cápsula renal. Ao redor do rim existe um acúmulo de tecido adiposo chamado gordura perirrenal, que por sua vez está envolvida por uma condensação de tecido conjuntivo, representando a fáscia de Gerota ou fáscia renal.
Ao corte frontal, que divide o rim em duas partes, é possível reconhecer o córtex renal, uma camada mais externa e pálida, e a medula renal, uma camada mais interna e escura. O córtex emite projeções para a medula denominadas colunas renais, que separam porções cônicas da medula chamadas pirâmides.
As pirâmides têm bases voltadas para o córtex e ápices voltados para a medula, sendo que seus ápices são denominados papilas renais. É na papila que desembocam os ductos coletores pelos quais a urina escoa atingindo a pelve renal e o ureter. A pelve é a extremidade dilatada do ureter e está dividida em dois ou três tubos chamados cálices maiores, os quais subdividem-se em um número variado de cálices menores. Cada cálice menor apresenta um encaixe em forma de taça com a papila renal.
Vascularização
Os rins são supridos pela artéria renal, que se origina da aorta. A artéria renal divide-se no hilo em um ramo anterior e um ramo posterior. Estes, dividem-se em várias artérias segmentares que irão irrigar vários segmentos do rim. Essas artérias, por sua vez, dão origem às artérias interlobares, que na junção cortico-medular dividem-se para formar as artérias arqueadas e posteriormente as artérias interlobulares. Dessas artérias surgem as arteríolas aferentes, as quais sofrem divisão formando os capilares dos glomérulos, que em seguida, confluem-se para formar a arteríola eferente. A arteríola eferente dá origem aos capilares peritubulares a às arteríolas retas, responsáveis pelo suprimento arterial da medula renal.
A drenagem venosa costuma seguir paralelamente o trajeto do sistema arterial. O sangue do córtex drena para as veias arqueadas e destas para as veias interlobares, segmentares, veia renal e finalmente veia cava inferior.
No córtex há numerosos linfáticos que drenam para a cápsula ou junção córtico-medular. Na medula, os linfáticos correm do ápice das pirâmides para a junção córtico-medular, onde formam linfáticos arqueados que acompanham os vasos sanguíneos até o hilo para drenar em linfonodos para-aórticos.
Inervação
As fibras simpáticas alcançam o rim através do plexo celíaco. Essas fibras envolvem e seguem os vasos arteriais através do córtex e medula. As fibras para a sensibilidade dolorosa alcançam a medula espinhal pelos nervos esplânicos ou pelas raízes dorsais dos nervos espinhais de T12 a L2.
Anatomia microscópica
Cada rim é formado por cerca de 1 milhão de pequenas estruturas chamadas néfron. Cada néfron é capaz de eliminar resíduos do metabolismo do sangue, manter o equilíbrio hidroeletrolítico e ácido-básico do corpo humano, controlar a quantidade de líquidos no organismo, regular a pressão arterial e secretar hormônios, além de produzir a urina.[1] Por esse motivo dizemos que o néfron é a unidade funcional do rim, pois apenas um néfron é capaz de realizar todas as funções renais.
O néfron é formado pela cápsula de Bowman, pelo glomérulo, túbulo contorcido proximal, alça de Henle, túbulo contorcido distal e túbulo coletor, arteríolas aferente e eferente, capilares peritubulares.[1]
Funções dos rins
Além de excretar substâncias tóxicas, os rins também desempenham muitas outras funções. Abaixo estão listadas as principais funções renais:
- Eliminar substâncias tóxicas oriundas do metabolismo, como por exemplo, a ureia e creatinina;
- Manter o equilíbrio de eletrólitos no corpo humano, tais como: sódio, potássio, cálcio, magnésio, fósforo, bicarbonato, hidrogênio, cloro e outras;[1]
- Regular o equilíbrio ácido-básico, mantendo constante o pH sanguíneo;[1]
- Regular a osmolaridade e volume de líquido corporal eliminando o excesso de água do organismo;[1]
- Excreção de substâncias exógenas como por exemplo medicações e antibióticos;[1]
- Produção de hormônios: eritropoietina (estimula a produção de hemácias), cininas e prostaglandinas;[1]
- Modificar a forma da vitamina D que chega ao rim depois de ser convertida em uma forma possível de ser transportada pela corrente sanguínea no Fígado transformando esta num hormônio cuja função principal é aumentar a absorção de cálcio no intestino e facilitar a formação normal dos ossos;
- Produção de urina para exercer as suas funções excretórias.
Fisiologia
Inicialmente o sangue vem por um vaso chamado arteríola aferente passa pelo glomérulo e sai pela arteríola eferente. O sangue é filtrado ao passar pelo glomérulo num processo chamado filtração glomerular.[1] A quantidade de líquido que passa do glomérulo para a cápsula de Bowman (conhecido como filtrado glomerular) é muito grande, cerca de 170 litros por dia, sendo 99% desse total reabsorvidos pelos túbulos renais, resultando em aproximadamente 1,7 a 2 litros de urina por dia.
O mecanismo de passagem do líquido e sua composição é devido ao equilíbrio entre as forças que tendem a manter o líquido nos vasos e as que tendem a expulsá-lo (Forças de Starling). Os dois principais fatores são a pressão hidrostática, que favorece a passagem de líquido do sangue para a cápsula de Bowman, e a pressão osmótica, que impede a saída de líquidos do sangue.
Após ser produzido pelo glomérulo, o filtrado glomerular segue para os túbulos renais onde será processado para dar origem à urina. Em cada segmento dos túbulos renais, ocorrem movimentos ativos (com gasto de energia) e passivos (sem gasto de energia) para a reabsorção de água e eletrólitos. Algumas substâncias, como eletrólitos e medicamentos, são secretadas do sangue para o filtrado glomerular pelos túbulos renais. O líquido final resultante do processamento tubular é a urina.
Os rins atuam na manutenção do equilíbrio ácido-básico, regulam a concentração de bicarbonato (HCO3), o qual possui a função de tamponamento, excretando íons de hidrogênio e regulam a produção de eritrócitos, através da secreção de eritropoetina, um hormônio que estimula a síntese de eritrócitos, na regulação do volume sanguíneo, na regulação da pressão arterial, no PH do sangue e no nível de glicose do sangue.[1]
Patologia endócrina renal
Deficiência Eritropoetina (EPO)
Os rins são os principais produtores de eritropoetina (juntamente com o fígado). Uma insuficiência renal crônica leva, geralmente, a uma deficiência de EPO. Esta citocinina controla a eritropoiese, produção de eritrócitos. Quando a sua concentração é baixa, a produção é comprometida e há uma anemia hipoplásica porque há uma diminuição do número de eritrócitos.
Hiperaldosteronismo
Hiperaldosteronismo primário é caracterizado pelo excesso de produção de aldosterona pela suprarrenal. Leva a hipertensão arterial associada a hipocaliémia, esta é normalmente uma pista para o diagnóstico. A síndrome de Conn é um exemplo desta patologia, em que há um processo neoplásico (adenoma) produtor de aldosterona, localizado na suprarrenal.
Hiperaldosteronismo secundário é caracterizado pela grande actividade do sistema renina-angiotensina-aldosterona e que leva à produção de grande quantidade de aldostero.
A consequência mais grave do hiperaldosteronismo é a hipertensão arterial, que embora possa passar despercebida ocasionalmente, noutros casos é evidenciada por sintomas característicos: dor de cabeça, palpitações, náuseas e tonturas. Caso a hipertensão seja muito intensa e não seja corrigida com o tratamento adequado, pode provocar, a longo prazo, insuficiência cardíaca e acidentes vasculares cerebrais. Como a aldosterona promove a eliminação de potássio através da urina, é igualmente frequente o aparecimento de sintomas que indicam uma redução da concentração de potássio no sangue, sobretudo alterações neurológicas, bem como parestesia (formigamentos), debilidade muscular e paralisia.
Dependendo da causa e outros factores, o hiperaldosteronismo pode ser tratado cirurgicamente e/ou medicamente por antagonistas de aldosterona.
Hipoaldosteronismo
Consiste na diminuição na concentração de aldosterona. Esta pode ser devida a diversas causas, nomeadamente à diminuição da sua produção. O tratamento depende da sua etiologia, sendo prescritos substituintes diretos das hormonas em défice.