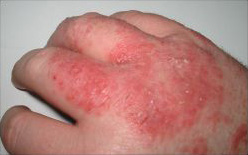
Dermatite, também denominada
eczema, é um grupo de doenças que causa
inflamação da
pele.
[1] Estas doenças são caracterizadas por
prurido e
vermelhidão da pele.
[1] Nos casos de curta duração podem ocorrer pequenas
bolhas, enquanto nos casos de longa duração a pele se pode tornar mais espessa.
[1] A área de pele afetada pode variar entre muito pequena e o corpo inteiro.
[2][1]
O tratamento de dermatite atópica é feito geralmente com
cremes hidratantes e pomadas de
esteroides.
[3] As pomadas de esteroides são geralmente de intensidade média a elevada e recomenda-se que sejam usadas durante menos de duas semanas de cada vez, já que podem ocorrer efeitos adversos.
[4] Nos casos em que se verifique infeção da pele, podem ser recomendados
antibióticos.
[2] O tratamento da dermatite de contacto consiste geralmente em evitar a exposição ao
alergénio ou substância irritante.
[5][6] Os
anti-histamínicos podem ser usados para induzir o sono e evitar o prurido durante a noite.
[2]
Estima-se que em 2013 a dermatite tenha afetado 334 milhões de pessoas em todo o mundo.
[7] A dermatite atópica é o tipo de dermatite mais comum e tem geralmente início durante a infância.
[1][2] A dermatite de contacto é duas vezes mais comum em mulheres do que em homens.
[8] A dermatite de contacto alérgica afeta cerca de 7% das pessoas em algum momento da vida.
[9] A dermatite de contacto irritante é comum, sobretudo no contexto de determinadas profissões, embora os números exatos sejam incertos.
[10]

Dermatite herpetiforme não é causada pelo vírus da Herpes, apenas é semelhante a ela, na verdade é causada pela má absorção do glúten.
[11]
Os eczemas e dermatites são abordados pelo Dicionário Internacional de Doenças como sinônimos, e estão no L20 ao L30:
[12]- L20 - Dermatite atópica
- L20.0 Prurigo de Besnier
- L21 - Dermatite seborreica
- L22 - Dermatite das Fraldas
- L23 - Dermatites Alérgicas de Contato
- L24 - Dermatite de contato por irritantes
- L25 - Dermatite de contato Não Especificada
- L26 - Dermatite Esfoliativa (Pitiríase rubra)
- L27 - Dermatite Devida a Substâncias de Uso Interno
- L28 - Líquen Simples Crônico e Prurigo
- L29 - Prurido
- L30 - Outras Dermatites

Dermatite seborreica pode ser causada por excesso de vitamina A ou falta de B2 ou B6 ou por fungos. Mais frequente em pessoas com imunidade baixa, e é seriamente agravada por fatores psicológicos.
[13]
Existem também dermatites classificadas em outras partes do CID:
[12]

Um episódio isolado geralmente ocorre por alergia, enquanto casos crônicos podem ocorrer por fungos, bactérias, vírus ou problemas imunológicos
Os principais sintomas são:
- Manchas avermelhadas (eritema)
- Inchaço (edema)
- Secreção na pele
- Pele ressequida
- Formação de crosta
- Prejuízo na qualidade do sono
Os outros sintomas vão depender da origem do eczema. Manchas também causam prejuízo significativo na socialização, um problema sério para crianças com dermatites frequentes que são estigmatizadas e excluídas do convívio social.
A principal causa é a
hipersensibilidade, nesse caso sendo chamada de
dermatite atópica, que possui fatores hereditários mas só são ativados por um estímulo que desencadeie a alergia (como
leite,
[14] camarão ou
pólen).
[15] Podendo ser originada por fatores de ordem interna ou externa, variando de acordo com a resposta imune de cada organismo, ao ambiente em questão.
Pessoas vulneráveis a dermatites frequentemente possuem um defeito na
filagrina, uma proteína estrutural da pele, fundamental para a manutenção de uma função barreira normal.
[16]
Fatores psicológicos como
estresse excessivo ou situações traumáticas podem desencadear uma dermatite por
somatização. Outras possíveis causas incluem fatores hormonais (como a
menstruação), a troca do
leite materno pelo industrial (uma das principais causas em bebês), pode ser desencadeado por certas
vacinas (geralmente na infância e sem graves consequências) e pode ocorrer por
atritocom certos materiais (fibras sintéticas). Pacientes acamados há muito tempo geralmente desenvolvem eczema por não mudarem muito de posição, mantendo as mesmas partes do corpo em contato constante com o tecido.
O diagnóstico é essencialmente clínico e consiste na localização das lesões e dos sintomas levando em conta a idade do doente, o carácter crônico ou agudo da doença e o histórico pessoal ou familiar de alergias. A biópsia cutânea pode ser útil no diagnóstico diferencial mas raramente é necessária.
[17]
Deve-se, também, evitar
coçar a
pele para prevenir agravamento da
infecção. A melhor opção é procurar um bom dermatologista que indique que quais remédios você deve usar. Paciência, acompanhamento médico e cuidado são muito importantes.
As infecções bacterianas, geralmente por
Staphylococcus aureus, devem ser tratadas com antibioterapia sistêmica, como
cefalosporinas de 1.a geração ou as
penicilinas. A limpeza deve ser feita gentilmente, o banho deve ser rápido e morno e em seguida aplicar um
emoliente (creme hidratante) com alta oleosidade.
[17]
Quando as causas envolverem fatores psicológicos como
ansiedade, compulsões, transtornos de humor, transtornos somatoformes ou traumas psicológicos é necessário acompanhamento psicológico de longo prazo.
[20]
Não há evidência que óleo de peixe, óleo de borragem ou outros, bem como suplementos vitamínicos ou minerais tenham qualquer eficácia terapêutica na dermatite alérgica.
[19] Alguns dermatologistas também podem recomendar
fototerapia e
ciclosporina ou outros
imunossupressores dependendo do caso.
Um alergologista pode fazer testes com diversas substâncias para descobrir as causas de crises alérgicas frequentes.
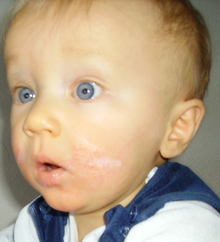
A dermatite mais comum é a atópica. Em bebês aparece geralmente na face, joelhos ou mãos.
[17]
É bastante comum na infância e adolescência, afetando cerca de um em cada nove jovens (11%-15%), mas provavelmente muitos casos não são diagnosticados.
[21] Também é frequente em profissionais de saúdes, pessoas responsáveis pela limpeza e lactantes. Atinge cerca de 5-10% dos adultos.
[22]
Em alguns países, como a Inglaterra, 15-20% das crianças já foram diagnosticadas com eczema em algum momento e o índice para adultos é semelhante ao nosso (5-10%).
[23]Enfermeiras desenvolvem dermatites pelo menos uma vez em 85% dos casos, sendo mais comum nas que lavam as mãos frequentemente com álcool gel ou sabão bactericida, pois seu uso regular danifica a pele.
[24] Entre profissionais de saúde a média varia entre 10 e 45%, sendo considerado uma séria
doença ocupacional.
[25]
Referênc